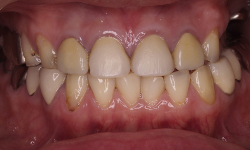
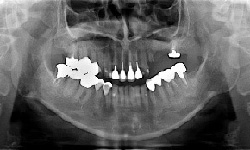
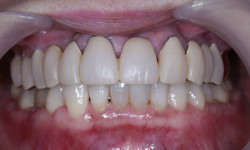
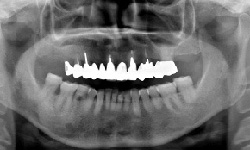
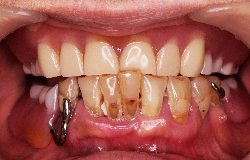
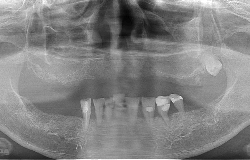
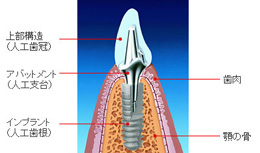
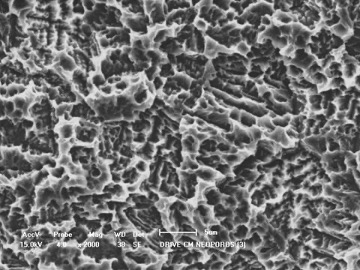
成熟したインプラント治療を受けてみませんか

当院のインプラント治療は、もはや難抜歯やハイレベルのむし歯治療と同じレベルで治療を行える時代となりました。インプラント治療システムも完成の域に達し、インプラントに精通する歯科医師であるなら、難しい親知らずの抜歯よりはるかに簡単で、システマチックな手術と歯冠部上部構造補綴処置をお受けいただけます。成熟したインプラント治療の提供を行っていると自負しております。
当院のインプラント治療について
当院のコンセプト
当院のコンセプトとして、患者様にとって不利益となることだけはやってはならないと考えております。インプラント埋入手術からジルコニアクラウンを装着するまで、30年の知識と技術の集積のもとに、成熟した最善で的確な術式にて治療を行っております。 当院では失った歯の機能と自然な見た目を回復するインプラント治療に力を入れています。そしてインプラント治療の成功の一番の基準は、患者様がご自身の歯と同じ感覚で違和感なく使っていただけることだと当院では考えています。そこに導くために導入された技術の数々を簡単に、ご紹介をさせていただきます。 手術前には、歯科用CTによる撮影にて顎の骨の状態を詳細に把握し、コンピュータ上でシミュレーションを行い、全ての症例で、シンプラント解析ガイド設計システムによるインプラント埋入の方向・深度・適正直径に切削完了できる、フルサポート外科用ステントを作成し、安全・確実な治療を実現。またすべての患者様に対して極力腫れさせない・痛みが出にくく、治癒を促進するために、採血を行いCGF法・AFG法を併用しております。高濃度ビタミンC複合点滴もそうした一環です。手術中には生体モニターにて身体の状態を把握するほか、リラックスして治療が受けられるよう笑気ガス鎮静法を採用するなど、患者様のご負担を軽減できるよう配慮しています。
当院のインプラントの特徴
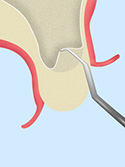
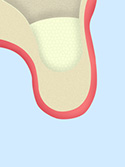
ディープ埋入
ディープ埋入とはその言葉の通り、通常の歯科医院で行うインプラントの埋入より3~5mm深く埋入を行うことです。 天然歯では、歯肉はエナメル質と上皮付着と呼ばれる吸盤式バリヤーと、その下の線維性結合組織は強力にセメント質と結合し、細菌などが容易に侵入できないように強力なバリヤーなっています。 一方インプラントにはそのような構造はなく、上皮付着の吸盤方式によるバリヤーしかないので、炎症を起して、歯茎が腫れると、上皮付着が緩んで細菌は容易にインプラントへ侵入し易くなってしまうのです。 それを防ぐために骨がインプラントをしっかり包み込むように「ディープ埋入」を当院では行っております。ディープ埋入により骨で包み込むことで、細菌がダイレクトにインプラント本体に到達することがない為に、細菌侵入の強力なバリアーの役目をしてくれるのです。 そして、ディープ埋入によりインプラントとアバットメント(インプラントとジルコニアクラウンをつなげる支台装置)の結合部も深くでき、硬い皮質骨はアバットメントを支え、インプラント本体は海綿骨内全体で咬合圧を受けることが可能となるのです。そうすることにより、従来法の弱点である強固な皮質骨上面に結合部が来る方法では、ジョイント部が開いたりすることで感染が起こったり、ネジが緩みやすかったり、強大な力がかかった場合には、インプラント本体の破折やアバッテメントの破折と言った力学上の問題がありますが、ディープ埋入ではこれらの問題を払拭できるのです。 その技術採用が可能なインプラントが、当院で採用しております、一度締結すれば緩むことの絶対ないインプラントとアバットメントの接合がモーステーパー・ド・ロック式のインプラントの採用と言うことになるのです。
インプラントの洗浄システム
当院のインプラントは、全てのネジを外せばインプラントの本体ネジ止め部まで露出させて洗浄メインテナンスができるシステムとなっております。このシステムのメリットは歯肉炎等細菌の侵入が疑われるとき、すぐに全部外して内部を洗浄できるのでためインプラント本体に細菌が到達しにくく、大敵のインプラント周囲炎になりにくいことです。 その為に、油断せず。定期的なメインテナンスと患者さまご自身が違和感あるときには、自己申告していただくことが、重要となります。
高濃度ビタミンC点滴
手術を行うと施術に伴う術野の酸化が進みむと言われており、酸化を抑制するために強い抗酸化作用があるビタミンCを点滴しています。点滴を行う事で体内に多量のビタミンCが循環し、術野の酸化を抑制することが出来ます。 酸化されない術野は手術による傷が治りやすく、治癒のスピードが速くなります。その特徴を最大限引き出すための点滴となっております。 また、手術後は骨とインプラントが一体となるために、新しい骨を作る必要があります。骨の生成には一番最初にコラーゲンたんぱく質が遊走されてこなければならず、そのコラーゲンたんぱく質ラセン生成の際にビタミンC、ビタミンB群が必要なのですが、残念ながら人間はビタミンCを作る能力がありません。ですので、骨再生プロセスの一番重要なタイミングで、多量のビタミンC点滴を行ってあげる必要があるのです。
ガイドを使用したインプラント埋入
サージカルガイドが何故必要なのか?現在のインプラント治療にて、アバットメントとインプラントにネジ止め締結して、上部構造のジルコニアクラウンを装着するまで、ネジ止めの方向性や咬合圧の掛かり方を受けとめるベクトル方向まで考えなくてはなりません。 そして、一番必要とする場所があります。それは、犬歯周辺のアーチがきつく、歯根が密集して近接してしまっている場所へのインプラント埋入は至難な技でした。それを、安全に確実にしてくれたのが、サージカルガイドによる、埋入方向・埋入深度・切削直系までフルコントロール可能な、インプラント埋入手術と言うことになります。理論上出来ていることと、現実の結果がいつも同じでなければ全く意味がありません。なんでも習熟することが必要です。その為に、技術は、常に磨き、鍛えられ続けなければなりません。その様な理由で、私は、インプラント技術の発展に気を抜くことなく、全てを完璧にこなす習熟が必要であると考えております。
CGF&AFG
CGF&AFGとは患者様から採血させていただいた血液をもとに、遠心分離機で、血漿部分と血球部分とを分離させて作成するフィブリンを用いた再生療法のことです。 私は、インプラントのエイジング問題に直面した時期がありました。長期保存により、滅菌されて安全にパッケージされたインプラント表面が、経年的に疎水性となって、インプラント表面の濡れが悪くなるために乾いたインプラントを埋入窩に挿入した際に、濡れムラが出来てしまい、本来の骨結合が出来ないことで、失敗することが話題となった時があります。その際に出会ったのが、CGF&AFG法でした。 インプラントの表面が乾いているから問題になるわけです。だったら、患者さまの血液成分で、表面を濡らしてコーティングしてから、埋入してあげれば、問題ないことに気づいたわけです。この技術は、骨補填剤の処理に応用ができ、下記の手術の際にも大きな役割を担ってくれます。 主にインプラントの結合組織移植の代替や吸収性のメンブレン、サイナスリフトやソケットリフト時の移植材、抜歯などの外科処置時の止血、疼痛コントロール、感染防止などにしようしております。 ご自身の血液由来の成分となりますので、拒否反応やアレルギー反応が出にくいのも特徴です。
インプラント治療は、義歯やブリッジ治療と同様に歯の欠損部の回復のために開発された治療法。チタンのインプラント(人工歯根)を埋めて、ご自身の歯と同じ機能をよみがえらせる最新治療です。
最近では、多くの歯科医院で取り扱われるようになってまいりました。当院では、必ず歯科用CT検査をして、患者様とご一緒にシミュレーション解析を行います。この解析を術前・術後で行い、予定通りに埋入できたか確認をして、オペの終了となります。
もちろんインプラント治療に際しては、治療前にお口全体を審査診断して、インプラントが長持ちするよう口腔内の環境整備を行っています。
つまりインプラント治療だけでなく、その他の歯周治療・矯正治療・根管治療・補綴修復治療の連綿とした、一連の治療すべてが完璧でなければなりません!それらを達成できるレベルの治療を行っている当院なら、インプラント治療を安心して受けていただけます。
【インプラントを用いた全顎症例】
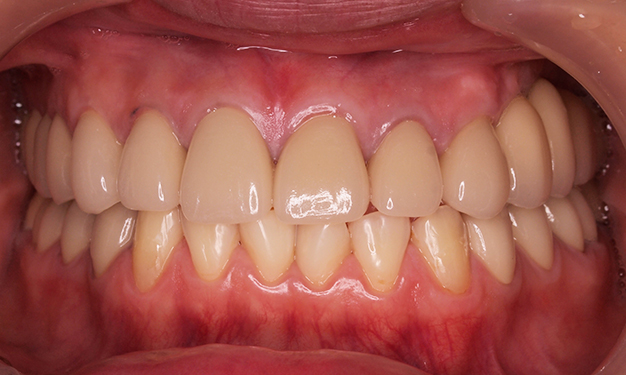
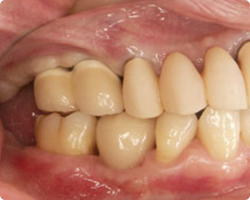
咬合高径低下(咬み合わせの高さが下がってしまった)症例です。咬み合わせの高さを挙上し、左上にスペースを作りました。その後、インプラント治療を施し、奥歯の咬合高径を復元しました。これによって、前歯部の被蓋も正しい位置に戻すことができました。
術前
術後
 |
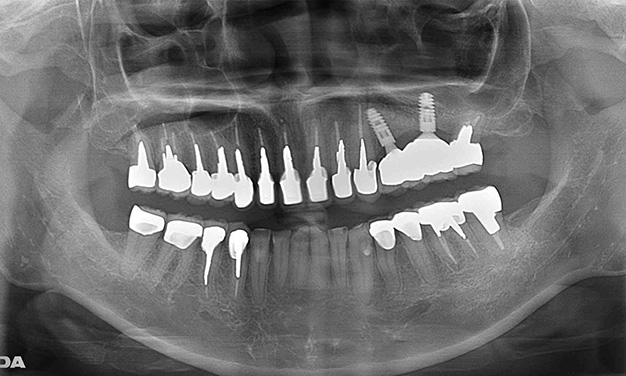 |
| 治療内容 | 噛み合わせの高さを上げ、適正な噛み合わせを復元し、併せてインプラント治療を行いました。 左上にインプラントを2本埋入し、上部構造はジルコニアボンドを使用しました。 |
||
|---|---|---|---|
| 治療のリスク、デメリット | 個人差はあるものの、インプラント(人工歯根)と骨の結合が安定するまでにある程度の期間を要します。 その間は特に、天然の歯と同じようにケアがきちんとされていないと、インプラントの周囲に炎症が起きてしまうため、患者さん自身にもセルフケアのご協力をお願いしております。 ※インプラント治療に限らず、全身の状態によって、手術に危険を伴う恐れがある際には、治療できないことがあります。 |
||
| 部位 | すべての歯 | ||
| 治療期間 | 1年以上 | ||
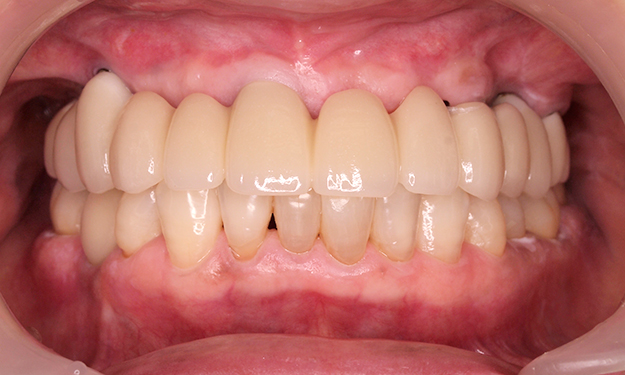
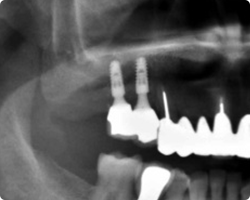
【ボーンアンカードインプラントの症例】
術前写真は当院にて20年前にクロスアーチス歯周補綴を施した症例です。術後10年が経過し、歯根破折などが見られ、上顎全顎をクロスアーチスプリントブリッジによる治療を施した症例です。
術前
術後
 |
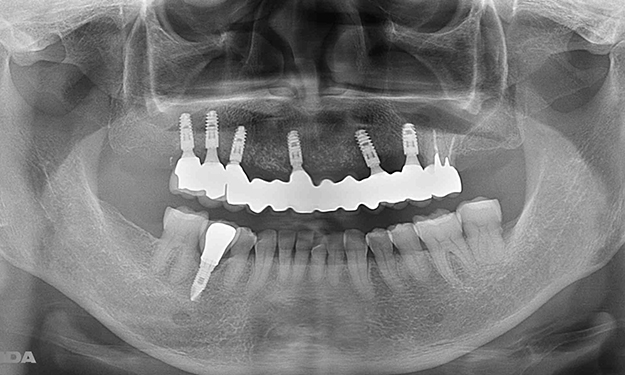 |
| 治療内容 | 噛み合わせの高さを上げ、適正な噛み合わせを復元し、合わせてインプラント治療を行いました。 左上にインプラントを2本埋入し、上部構造はジルコニアボンドを使用しました。 |
||
|---|---|---|---|
| 治療のリスク、デメリット | 個人差はあるものの、インプラント(人工歯根)と骨の結合が安定するまでにある程度の期間を要します。 その間は特に、天然の歯と同じようにケアがにきちんとされていないと、インプラントの周囲に炎症が起きてしまうため、患者さん自身にもセルフケアのご協力いただいております。 ※インプラント治療に限らず、全身の状態によって、手術に危険を伴う恐れがある際には、治療できないことがあります。 |
||
| 部位 | 上の歯、右下の臼歯 | ||
| 治療期間 | 1年以上 | ||
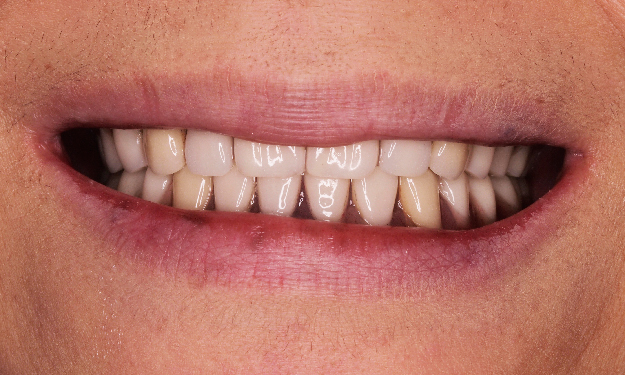
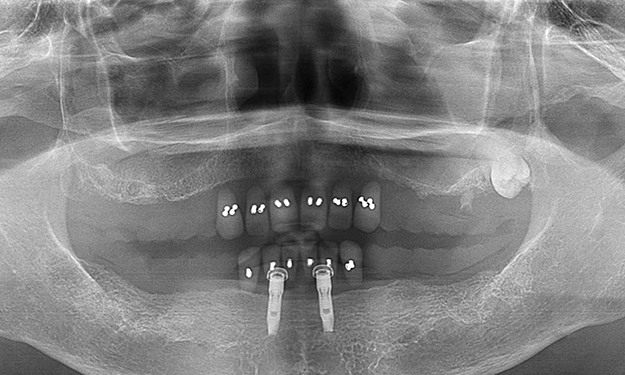
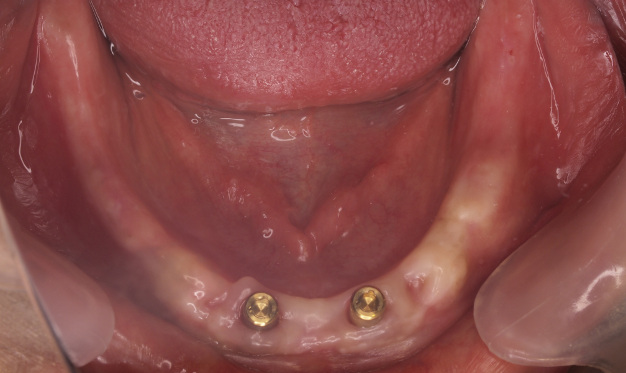
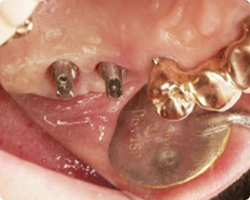
【ロケーターアタッチメントタイプの症例】
この患者様は高度な歯周病によって徐々に歯を失い、インプラント治療を決意されました。このケースは下顎の前歯部にロケーターアタッチメントタイプのインプラント治療を施し、最善の機能と審美を取り戻されました。
術前
術後
 |
 |
 |
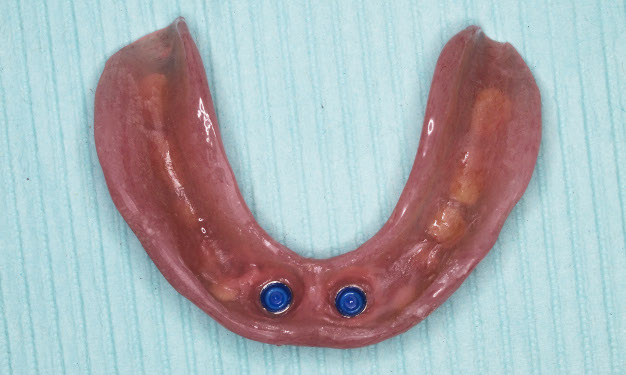 |
| 治療内容 | 歯周病で下の歯を失ってしまったため、インプラントブリッジ治療が適さないために、インプラントアタッチメント総義歯治療を行いました。 インプラントを2本埋入し、上部構造はボタン式アタッチメントのインプラントオーバーデンチャーを選択しました。取り外しが可能で清掃性に優れています。 |
||
|---|---|---|---|
| 治療のリスク、デメリット | 個人差はあるものの、インプラント(人工歯根)と骨の結合が安定するまでにある程度の期間を要します。 その間は特に、天然の歯と同じようにケアがきちんとされていないと、インプラントの周囲に炎症が起きてしまうため、患者さん自身にもセルフケアのご協力いただいております。 ※インプラント治療に限らず、全身の状態によって、手術に危険を伴う恐れがある際には、治療できないことがあります。 |
||
| 部位 | 下の前歯 | ||
| 治療期間 | 1年以上 | ||
インプラント治療の流れ

- 全身疾患のチェック・口腔内のチェック・デジタルパノラマ上での大まかな診断を行います。

- 当院にてCT撮影を行い、その場で診断・解析いたします。なお、当院では即日埋入は行っておりません。

- STEP2の段階で既に説明した内容を再度説明の上、手術内容に同意をいただいております。

- インプラント手術を行います。

- 1~6カ月ほど、インプラントと歯槽骨が一体化する期間を置きます。

- 歯肉を貫通させ支台部を装着する簡単な2次手術を行います。

- 2~3週間後に支台部を印象して、主にジルコニア上部構造の人工歯を支台に装着して、完了となります。
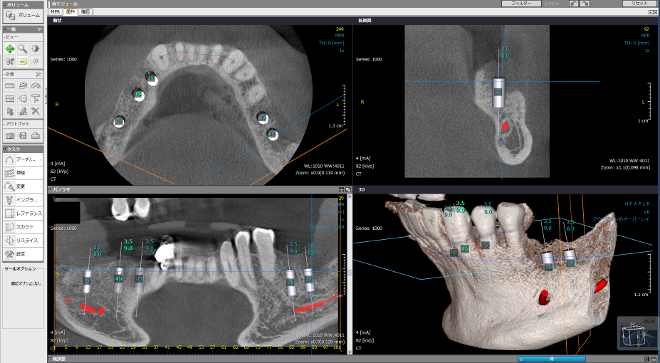
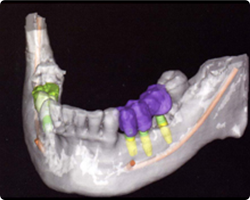
3D解析システムによる実際のシミュレーション画像
歯科用CT&セファロレントゲンシステムの導入
3Dで口腔内の詳細な情報収集が可能な最新の3DCT&セファロ撮影システムを導入いたしました。最新の歯科用CTは、インプラント治療だけではなく、親知らずの抜歯、歯周病治療時の骨レベルの正確な診断、難治性の根管治療など、さまざまな症例に活用することができます。
昨今、騒がれている被曝量が従来のフィルム撮影による歯科用パノラマレントゲン写真の約半分の被曝量で済みます。全顎的治療のご相談やインプラント治療の診断になります。
従来の3D解析シミュレーションシステム「SimPlant」によります解析システムは、手術用ガイドテーブルを作成し、難易度の高いインプラント埋入手術を容易にするシステムへとグレードアップしております。
詳しくはこちらから
https://www.dentsplysirona.com/ja-jp/explore/implantology/simplant.html
歯医者さんではどんな説明がありますか?
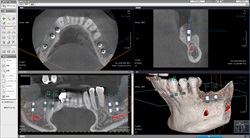
コンピューターを使って、画面を見ながらひとり一人の治療方法やそのためにかかる費用を丁寧に説明します。また画面では、どこでも見たい位置の骨とシミュレーションされたインプラントの状態を見ることができ、当院ではこの画像を使って、手術の前に綿密な治療計画を立てます。
ソケットリフト法もそうですが、例えば骨が薄くてGBR法(骨増大法)が必要かどうかも、事前に細かく計画を立てられるので、手術中に迷うことのない手術が可能。そのようなことを、患者様に手術の同意書をいただけるまで、丁寧にご説明申し上げます。
特徴の異なる3種類のインプラントを採用
インプラントには、いくつかの種類があり、当院では「アンキロスインプラント」「ネオデントインプラント」「ストローマンインプラント」の3種類のインプラントを採用しております。それぞれに特徴があり、患者様の顎堤の状態や骨質の状況により使い分けをしております。
「アンキロスインプラント」は、純チタンを削りだしした物にサンドブラスト処理を施して、表面にミクロの凹凸をつけることにより、歯槽骨との接触面積を増やし、歯槽骨に食い付きやすくすることで、早期に歯槽骨とインプラント歯根面とが一体化しやすい形状をもっています。
「ネオデントインプラント」は、ストローマン社が合併して、技術供与して表面性状等を進化させ、ネオデントインプラントの特徴を生かし、インプラント自体にセルフタッピング機能があることにより、事前に形成した埋入窩の埋入深度以上に深くインプラントも埋入でき、埋入深度の微調整が効くことと、砲弾状の形状により、より強固な一次固定が可能となっていることが特徴となっております。
「ストローマンインプラント」はグレード4の純チタンインプラントです。SLAR サーフェイスとの組み合わせによって、チタンインプラントが優れた生体適合性、高い機械的強度および優れたオッセオインテグレーションを示すことが報告されています。SLAR サーフェイスは、チタン表面上にサンドブラスト加工を施すことによりマクロラフネスを与え、その後、酸エッチングによってマイクロラフネスが付加されます。得られた2つの異なる大きさのラフネスによって細胞接着に適した構造となります。
インプラントの特徴について
アンキロスインプラント
- 純チタン(Gradell)製で、表面はサンドブラスト処理+高温エッチング処理され、ざらざらした表面性状をしています。
- モーステーパー角 6°で、これは、カーレースのF1カーのタイヤを一瞬でロックさせて絶対に緩まない方式と一緒です。その為、外力によるマイクロギャップの発生が全くないので、感染することがなく、他社のインプラントよりも、骨表面から深い位置にインプラントを埋入できるメリットがあります。
- 他社のインプラントよりも着力点が骨内に設定できるため、インプラントに掛かる横方向の力に対して、骨全体で力を分散して受け止めることが可能です。
- 他社にはない支台形状の支台や、審美性を追及することが可能なジルコニア製の支台が開発されており、高い審美性が要求される前歯部のインプラント症例にも幅広く対応できます。
ネオデントインプラント
インプラントとアバットメントのコネクションは、機能的かつ審美的な成功のために重要です。Neodent® Grand Morse™ コネクションは以下の特長を有します
- 1) 16°の深いモーステーパー
- 2) プラットフォームシフトの採用
- 3) 六角の回転防止機構, EXACT

| 1. 回転防止機構 | ||
|---|---|---|
正確なアバットメントの装着とシンプルな操作性を実現。
 |
||
| 2. プラットフォームシフティング | ||
アバットメントの立ち上がりを内側にシフトしたプラットフォームシフトを採用。
  |
||
| 3. 深いコネクション | ||
最適な応力分散のために、インプラントとアバットメントの接触面積を大きくしています。
 |
||
| 4. 16°モース テーパー コネクション | ||
精密にフィットするよう設計されたモーステーパーによりコネクションのシーリング効果を高めています。
|
ストローマンインプラント
- グレード4の純チタンインプラントです。
- SLA® サーフェイスとの組み合わせによって、チタンインプラントが優れた生体適合性、高い機械的強度および優れたオッセオインテグレーションを示すことが報告されています。
- SLA® サーフェイスは、チタン表面上にサンドブラスト加工を施すことによりマクロラフネスを与え、その後、酸エッチングによってマイクロラフネスが付加されます。
- 得られた2つの異なる大きさのラフネスによって細胞接着に適した構造となります。
 |
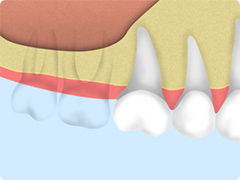
 |
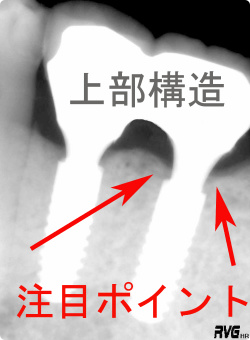
| モース テーパー コネクションタイプは、 骨がインプラント本体を包み込む。 |
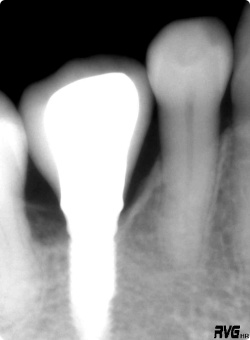
バットジョイントのインプラントは、 骨が本体を包み込まない。 |
|---|
上記レントゲン写真が示すように、2種類のインプラントの注目ポイントに、大きな歯槽骨とインプラントのネック部分の治癒形態関係の違いがあります。どちらのインプラントにもメリットがあり、その特徴を生かすことにより理想的な歯肉軟組織のコントロールも計算に入れて、審美的にも理想的な処置ができるようになりました。
なかなか文章ではインプラント処置の特徴をお伝えすることが難しいですが、細部に気配りが行き届いたインプラントテクニックをご紹介することにより、今までインプラントが困難だった症例にも幅広く対応が可能となっていることを、少しでもご理解いただけましたら幸いです。
上部構造の種類
※表は左右にスクロールして確認することができます。
| 材質 | 品質ランク | 耐久性 美しさ |
材質の特徴 | 保守 期間 |
費用 (税込) |
|
|---|---|---|---|---|---|---|
| 自 費 |
ジルコニア
|
★★★★★ | 耐久性 ◎ |
人工ダイヤに使用される丈夫で白いジルコニアに、隣の歯と自然になじむように色を付けた綺麗で透明感があるもの。 | 3年 | 132,000円 |
| 美しさ ◎ |
||||||
|
ゴールド
|
★★★★★ | 耐久性 ◎ |
18金の特性により人体にアレルギー等の悪影響を与える可能性が低い安心・安全な材質。 ぴったりとフィットし、二次的な虫歯のリスクが低い。 |
3年 | 132,000円 | |
| 美しさ △ |
||||||
上記保守期間については3~6定期検診を受けていただくことを条件としております。受診のない場合は保守いたしかねます。
インプラントの治療方法
インプラント抜歯即時埋入法
この方法は、残根状態・歯牙破折といったケースに適応しています。患者様におきましては、抜歯してすぐにインプラントが入り、時間差なしの人工歯根への代替ができる画期的な方法です。では、何故、この理想的なやり方がメジャーとならなかったのでしょうか?
それは、抜歯窩(歯を抜いた穴)の状態が千差万別で、そこに上手くインプラント形状の規格がマッチしないためにインプラントの生着がままならず、一般的な処置になり得ませんでした。昨今の技術の進歩と共に、抜歯窩の千差万別な形状をインプラントの規格に合うように切削したり、ボーンコンデンス(圧縮)したり、GBR法を併用したりすることで、比較的容易にインプラントの抜歯窩への即時埋入が可能となってまいりました。今回は、一番わかりやすい症例をご覧いただきます。
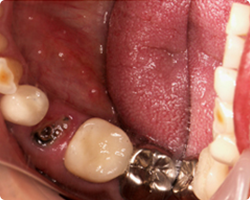 |
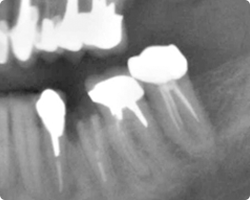 |
| 術前残根状態 | 術全残根状態レントゲン |
|---|---|
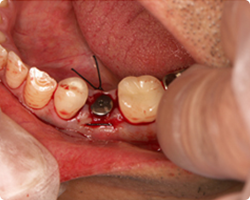 |
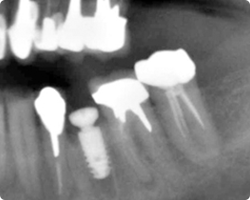 |
| 即時埋入インプラント直後 | インプラント埋入直後レントゲン |
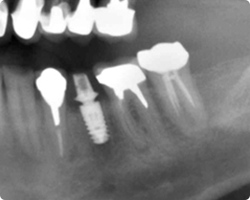 |
|
| 術後4カ月レントゲン | |
この症例は、残根歯で感染もなく歯根周囲骨もしっかりしており、頬側の骨が薄いほかは、抜歯後の規格形成は難しい症例ではありませんでした。頬側GBR法を併用し、通常は2回法で行うインプラント手術を1回法で行い、2週間後には仮歯が入って、見た目の審美的な問題も早期に解決いたしました。
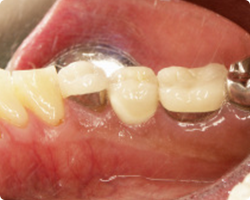 |
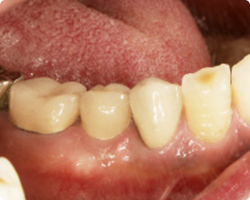 |
| ジルコニア上部構造・舌側面観 | ジルコニア上部構造・頬側面観 |
|---|---|
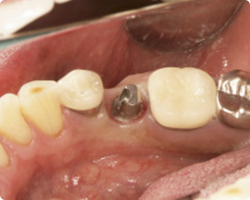 |
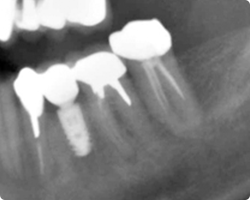 |
| アバットメント(人工支台)装着時 | ジルコニア上部構造装着時レントゲン |
最終補綴物であるジルコニア上部構造も、この写真で見る限りインプラント上部構造と判断できないほどの仕上がりです。舌側面観におきまして、ジルコニアの露出部分とメタルボンドのメタル露出部との対比を見ていただけると思います。明らかにジルコニアと接する歯肉の方がきれいな炎症のない色をしていることがおわかりいただけると思います。
今後は、前歯の即時埋入、即時審美回復の要望が増えてくると考えております。前歯がなくてお困りの方は、お気軽にご相談ください。
GBR法(骨増大法)
歯槽骨の形態は、患者様により千差万別です。インプラントを埋入するにあたり、インプラント周囲の骨の厚みが、最低1mmなくてはなりません。骨幅が狭かったり、下顎の奥歯のところは、下歯槽神経が下顎の骨の中心を貫いているために、骨の頂上から下歯槽神経までの距離が足りないケースがあります、そのような場合は、インプラン埋入は一般開業医では難しい症例でした。それが、GBR法の開発と進歩に伴い、専門医であれば容易に骨の増大が可能となりました。
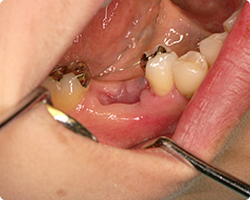 |
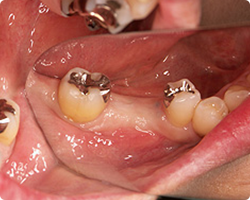 |
| 抜歯後1カ月:早期インプラント埋入と 同時GBR法手術前 |
GBR法術後4カ月 |
|---|---|
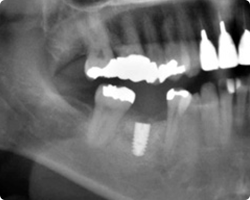 |
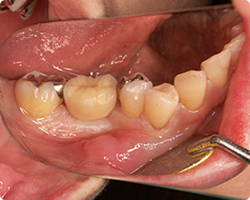 |
| 術後4カ月:早期インプラント埋入と GBR法を実施 |
最終:ジルコニア上部構造装着時 |
この症例は、アンキロスインプランにより治療しております。写真からもおわかりいただけるように、安定した骨幅と歯周組織が獲得できていることがわかります。右下の最終補綴物装着時の写真の中央部歯肉に腫脹が見られますが、これは、ジルコニア上部構造を装着のために施しました局所麻酔のあとです。インプラント周囲に細菌の侵入を防御する線維性の歯肉の獲得がなされています。
GBR法インプラント術後2年目の経過報告
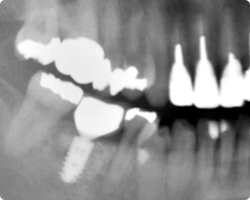 |
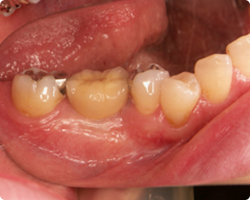 |
| 上部構造装着2年経過後パノラマX線像 | 2年経過後の口腔内の状態 |
|---|
X線でも、移植した人工骨(アパタイト)が歯槽骨として、安定して定着していることが伺えます。インプラントの歯頚部周辺の歯肉には、線維性の付着歯肉様が形成され、歯間乳頭部もせり上がって、きれいに再生されています。一般歯科検診では、この歯がインプラント処置をされた歯だとはまず気づかれない仕上がり状態です。
GBR法インプラント術後8年目の経過報告
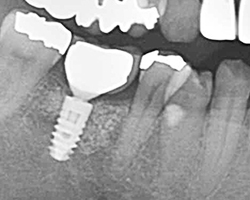 |
 |
| GBR法8年後経過後パノラマ写真 | GBR法8年後経過写真 |
|---|
2年目の経過報告と同様、移植した人工骨が歯槽骨として安定定着していることX線写真からうかがえます。口腔内の状態も非常に綺麗で安定した状態であることがわかります。
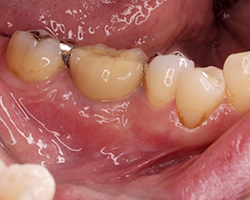
ソケットリフト法
上顎の奥歯の骨は、歯槽骨が薄く、上顎洞が張り出しているために、インプラントの手術には不適とされておりました。ソケットリフト法とは、比較的簡単に上顎洞粘膜下に人工骨を移植すると共に、インプラントを埋入することが可能になった術式です。
上顎洞底までの骨の厚みが足りず、インプラントの固定が困難なケースで用いられますが、骨の厚みが5㎜以上ある場合であれば安全に行うことができます。当院におけますソケットリフト法は、オステオプッシャーという専用の器具を用いて上顎洞底部を押し上げ、押し上げながら人工骨補填材を徐々に填入し、上顎洞粘膜下に移植して必要十分な骨補填材が入ったところでインプラント埋入を行います。
そのようにすることで、インプラント全体を固定するのに十分な歯槽骨の高さと量が確保されます。インプラントを埋入する部分から押し上げるので、傷口が小さくて済みます。そのために術後の腫れもほとんどなく入院の必要もありません。
上顎洞内にインプラントを埋入する方法としては、サイナスリフト法もありますが、その違いは、サイナスリフト法は上顎洞底部の骨の厚みが1~3mmで行うのに対して、ソケットリフトは5mm前後に対して行います。サイナスリフト法に関しましては、専門の口腔外科病院に手術をお願いするようにしております。
ソケットリフト法の実際と術式
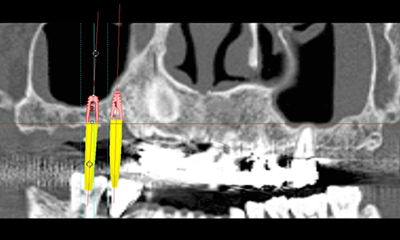 |
|
| シンプラント3D解析ソケットリフト計画像 | |
|---|---|
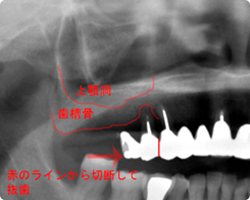 |
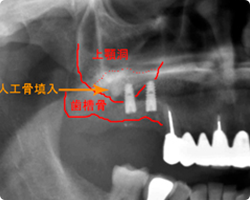 |
| ソケットリフト術前: パノラマレントゲン写真 |
ソケットリフト術後: パノラマレントゲン写真 |
 |
 |
| ジルコニア上部構造頬側面観 | 口腔内インプラントにアバットメント (支台)を装着した状態 |
 |
|
| ジルコニア上部構造装着時:パノラマレントゲン写真 | |
ソケットリフト法の流れ

- 歯肉剥離後ステントを装着します。ドリルガイド内側からラウンドバーをセットし、起始点をマークします。
サージカルガイドにドリルガイドを装着し、ガイドドリルにてパイロットホールを形成します。

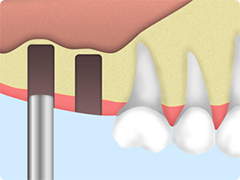
- ラチェットを使い、オステオプッシャーを上顎洞底1mm手前まで押し(プッシュ)進めます。

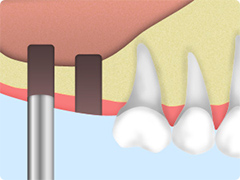
- オステオプッシャーにて強プッシュして上顎洞底皮質を貫通します。

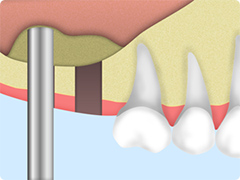
- 洞底皮質骨を貫通していることが確認できましたら、骨補填材をオステオプッシャーにてプッシングしながら填入します。数回行い、シュナイダー膜を拳上します。

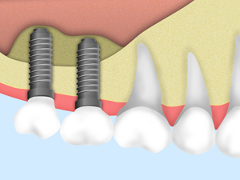
- インプラントを埋入します。
サイナスリフト法
サイナスリフト法の流れ
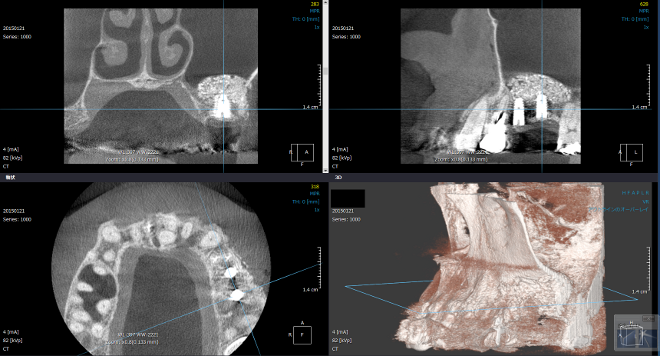
サイナスリフト法とは、上顎の骨の再生手術の術式のひとつで、頬側の歯肉を剥離して骨を取り除いて上顎洞底粘膜部を持ち上げて隙間を作り、人工骨移植や再生療法などで骨造成を誘導する治療法です。上顎洞底部から歯槽骨の先までの垂直的な骨の量が非常に少ない(5mmに満たない)場合に用います。現行のサイナスリフト法では、超音波医療機器ピエゾサージェリーを使用することにより、超音波振動によって硬組織のみを選んで切削できますので、安全に骨のブロックを取り除くことが可能となりました。施術時間もこれまでの15~30分に対し、約5分とかなり短縮され、患者様への負担も大幅に軽減されました。
当院で実際に行ったサイナスリフト法術後の歯科用CTによる画像
CGF・AFG再生療法
近年注目を浴びている骨再生療法「CGF」「AFG」を導入しています
インプラントを埋入する際に周囲の骨の厚みが足りない際に行う骨再生療法としては、当院でも対応しているGBR法が一般的でした。ただ近年、「CGF」や「AFG」といった骨再生療法でより安全、確実、迅速に骨再生が行えることが臨床データから明らかになってきています。当院では、いち早くCGFやAFGの治療も導入しています。患者様の口腔内の状況に合わせた治療法をご提案しますので、ご要望がありましたらお申しつけください。
CGF
人間の血液中には、フィブリンという成分が含まれています。フィブリンはケガをして血管が破れるとその穴を埋めるために作られる物質であり、傷口を塞いで止血することで傷の治りを早くする働きがあります。そして、患者様自身の血液から人工的にフィブリンを作製したものが「CGF」です。
CGFは患者様自身の血液から作製するので、感染リスクが低くなります。また、添加物(抗凝固剤や凝固促進剤など)を使用していないため、高い安全性を誇る治療法です。CGFには血小板や成長因子が豊富に含まれているため、骨量が少ないところに使用すると再生が早く、治療期間を短くすることができます。
AFG
人間の体内を流れる血液中には、液体成分の一つとして血漿(けっしょう)が存在します。血漿は毛細血管を介して、栄養やホルモン、老廃物の運搬などを行うことで血液凝固の働きをする成分です。血漿をCGFと同様に抗凝固剤を含まず完全に患者様自身の血液から作製したものを「AFG」といいます。
AFGは自然な状態にもっとも近い血漿であり、骨補填剤を混ぜることでゲル状に固まり外科的処置を効率よく行うことができます。
CGF・AFGの作製手順

- まずは採血を行います。その際も23Gという非常に細い針を使用することで、痛みをほぼ感じることなく採血できます。


- CGFはガラス管で、AFGはプラスチック管で15分前後遠心分離を行い、血液中の成分を分離させます。


- CGFは必要な部分をはさみで切ります。AFGは骨補填剤を混ぜ、ゲル状に固めます。

- CGF、AFGともにインプラント治療に使用されます。従来の治療法に比べて痛みが軽減し、歯茎や骨の再生も早くなるため、治療期間を短縮できるようになります。
インプラントQ&A
- インプラント治療は痛みや腫れたりしますか?
- 手術の際には局所麻酔を施しますので、手術中に痛みが出ることはありません。また、安心して手術を受けていただくために笑気ガス(酸素と窒素を一定の割合で混合したガスで、酩酊状態になり気分が落ち着く効果がある)を吸っていただき、万全の状態で手術を受けていただきます。 術後に麻酔が切れると痛みが出ることがありますが、痛み止め、腫れ止めのお薬を処方しますのでご安心ください。術中にCGF法・AFG法を併用することにより腫れを最小限に留めることを可能にしております。
- インプラントは何年くらい持つものですか?
- 基本的にインプラント自体に耐用年数というものはなく、きちんとお口のケアができていれば、長期間使い続けることが可能です。しかしケアを怠ると、歯周病と同じ症状を持つインプラント周囲炎を招き、悪化すればインプラントは抜け落ちてしまいます。
また強い歯ぎしりがある方も、顎の骨に負担がかかって歯周病のように骨が溶けてしまうケースもあります。この場合就寝中に装着するマウスピースを作成し、負担を軽減するなどの治療が必要です。インプラントを長持ちさせるためには、毎日の適切な歯みがきと特に定期検診時のインプラント周囲へのプロフェッショナル・クリーニングを欠かさないことが大切になるのです。
- インプラント治療が向かない人はいますか?
- 次のことに当てはまる方は、インプラント治療は向いていないといえます。
- 重度の全身疾患がある方
手術が必要となるため、重度の疾患をお持ちの方は難しい可能性があります。 - ヘビースモーカーの方
ニコチンは歯肉や骨の血行を悪くするため、骨が吸収されやすくなります。 - お口のケアがきちんとできない方
インプラント周囲炎を招き、いずれ抜け落ちてしまいます。 - 骨質の弱い方
- 骨粗鬆(そしょう)症でビスフォスフォネート製剤を服用されている方
骨壊死を起こす可能性があります。
- 重度の全身疾患がある方
- インプラント治療は痛いのですか?
- 手術の際には局所麻酔を施しますので、手術中に痛みが出ることはありません。術後に麻酔が切れると痛みが出ることがありますが、痛み止めのお薬を処方しますのでご安心ください。